Uno de los dilemas constantes en los servicios sanitarios se centra en diferenciar la calidad técnica del proceso, de la calidad percibida por el paciente. De hecho, un paciente puede recibir un tratamiento óptimo en un entorno bastante desagradable, lo que implicaría probablemente una mala percepción por su parte.
Cada centro elige centrarse en un lado u otro de la balanza, o buscar el equilibrio. En Estados Unidos han presentado los resultados de una encuesta sobre los factores que más podrían mejorar la percepción del paciente del servicio recibido. Entre los factores más votados aparecen:
– Ofrecer al paciente un resumen en papel de la visita o intervención, que incluya diagnóstico, recomendaciones, etc.
– Antes de prescribir medicación, ofrecer recomendaciones de cambio de comportamiento y de estilo de vida.
– Permitir el acceso vía móvil a los datos de salud del paciente.
– Recibir un mensaje en el móvil antes de la consulta para saber si el profesional será o no puntual.
Entre las prácticas mal vistas por el paciente, figuran:
– Que el profesional pase más tiempo con el ordenador que hablando con el paciente.
– Uno muy llamativo, y polémico, es que se cite al paciente con el médico y aparezca una “nurse practitioner“. ¿Realmente es más satisfactorio para el paciente que le atienda un médico a que le atienda una enfermera? ¿Es extrapolable ese problema en España?
Podéis ver los datos de la encuesta, realizada en Estados Unidos, en este enlace. En España y atendiendo al estudio “Análisis y benchmarking del tratamiento de las reclamaciones y sugerencias en el Sistema Nacional de Salud“, los motivos de reclamaciones más frecuentes son los siguientes, quizás sirvan como pista para mejorar.
Aunque sin duda, para saber como mejorar la experiencia del paciente, lo mejor es preguntar… al paciente, claro.

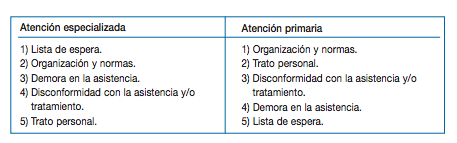
Francamente, me llama la atención que la reclamación "trato personal" se encuentre en quinto lugar en AE pero en segundo en AP. Me da mucho en qué pensar.
Son datos de hace unos años pero no se si ha habido un cambio de tendencia… lo investigare
También he buscado estudios más recientes pero no los he visto. Escuece un poco que uno de los pilares de la AP (o eso creo yo) como es el trato personal sea el segundo motivo de queja.
Como dije en el comentario anterior da qué pensar, seguiré buscando.
Gracias.
El "trato" en nuestro medio puede ser un cajón de sastre (no dispensar una receta improcedente, no certificar lo no constatado, no dar una baja sin motivo, decir que un callo no es motivo de urgencia, etc.). Demasiada susceptibilidad, por más que uno se esmere en el proceso de comunicación. Se recogen datos sesgados y se elaboran estadísticas poco fiables. Por otro lado, se echa de menos Servicios de Atención al Paciente reales, porque los que hay (centralizados) son meras oficinas de reclamaciones.
Saludos.
José Manuel, justo eso pensé yo también, pero leyendo el estudio parece que lo diferencian claramente aunque quizás en el primer trato personal se pueden englobar alguno de tus ejemplos. Además para algunos pacientes que el profesional sea educado (sin más) o poco sonriente (por poner un ejemplo) también puede dar lugar a la queja. Pero me sigue llamando la atención la diferencia entre AE y AP.
De acuerdo con lo que comentas de los Servicios de Atención al Paciente, al menos los que conozco yo.
Un saludo.
No creo que sea comparable el sistema (?) estadounidense con el nuestro, pero tampoco me queda claro si el ítem de trato de personal contempla al "no sanitario" y si el de demora está referida a la jornada o a días de espera. Con todo, mejorar en un equipo no elegido y con el condicionamiento de la organización externa es una ardua misión.
Saludos.