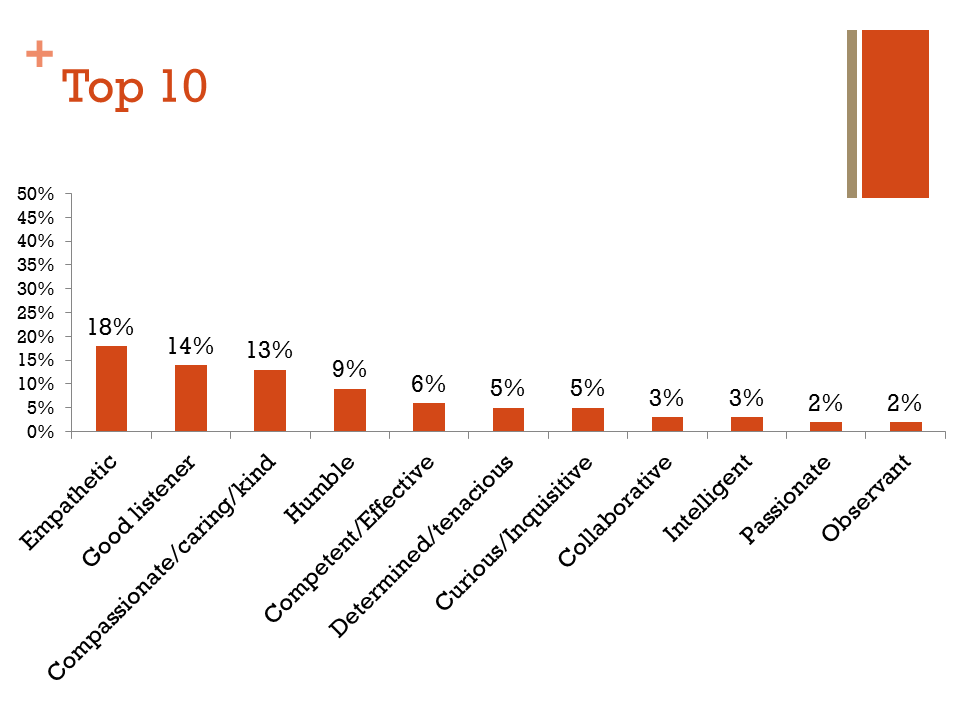
Hace unos meses hablamos de Ashish Jha, profesor e investigador sobre temas de gestión sanitaria en Harvard. Recientemente, Ashish lanzó una pregunta en su cuenta de twitter: “In one word: What makes a good doctor?“
El reto recibió más de 200 respuestas, y en una entrada de su blog, Ashish Jha publicó y comentó las respuestas. Sorprendentemente, la calidad técnica y la competencia del profesional aparecía en quinto lugar, tras algunos valores tan importantes como la empatía o la escucha activa.
¿Está superado el médico tipo House? ¿Preferimos un médico tipo Doctor en Alaska, más cercano y humano? ¿Hemos sobrevalorado la calidad técnica? Y la pregunta del millón: ¿queremos profesionales cercanos y humanos, salvo cuando el paciente somos nosotros mismos o alguien de nuestra familia, y en ese caso preferimos al mejor sin más?
Precisamente, esa última pregunta es la que formularon en una encuesta que se realizó a 599 personas para conocer las cualidades de un buen médico. Curiosamente, cuando se planteó una respuesta abierta, la mayoría optó por cualidades de tipo interpersonal (escucha, cercanía, etc), pero cuando se planteó una lista de posibles respuestas, la respuesta mayoritaria tenía que ver con los conocimientos técnicos.
Como colofón final, os recomendamos la lectura de una serie de cartas breves que publicó el BMJ en 2002 en relación con el concepto del buen médico y de las cualidades que requiere. Hay opiniones de todo tipo, pero lo habitual es unir lo humano y lo técnico, y como recuerdan algunos colaboradores, estar rodeado de un buen equipo. Como decía Peabody (Francis, no el de Sherman), “One of the essential qualities of the clinician is interest in humanity, for the secret of the care of the patient is in caring for the patient”.
Como colofón final, os recomendamos la lectura de una serie de cartas breves que publicó el BMJ en 2002 en relación con el concepto del buen médico y de las cualidades que requiere. Hay opiniones de todo tipo, pero lo habitual es unir lo humano y lo técnico, y como recuerdan algunos colaboradores, estar rodeado de un buen equipo. Como decía Peabody (Francis, no el de Sherman), “One of the essential qualities of the clinician is interest in humanity, for the secret of the care of the patient is in caring for the patient”.

Pues depende …
Una subdirectora (médico) de mi hospital decía: "hay médicos que son estupendos operando, pero les deberíamos impedir salir del quirófano, al paciente y a los familiares los tratamos los demás … " pues eso … depende …
Hay especialidades muy centradas en la parte más técnica, pero en general es esencial que el médico tenga unas habilidades muy potentes de comunicación y empatía. Al final es lo que queda 🙂
Pues….depende…jajaja
Desde hace tiempo ronda por mi cabeza la idea de que el perfil profesional del personal sanitario, sobre todo médicos, tiene que cambiar. Buscar la implicación, cuando menos la colaboración del paciente, hacer que se sienta acompañado o que el camino lo recorra el propio enfermo, no que le lleven, pero que se sienta siempre apoyado por su sanitario de referencia, crear espacios y momentos con un clima de confianza dónde se vuelquen temores, expectativas, compromisos, etc…convencer, influir, dialogar, negociar, ….Hay muchos términos que puede que definan al médico y enfermera de nuestra época (?) y algunos de ellos no tienen que ver con la capacitación científico-técnica precisamente.
En algunos perfiles como los que comenta Juana pediremos unas cualidades, pero en otros igual son más útiles las que arriba comento.
Conocimiento hay, lo que falta es impregnar a la sociedad y a los pacientes de ese conocimiento.
En todo caso, en el equilibrio, una vez más, estará la virtud. Y el buen profesional será el que sepa detectar cuando hay que utilizar unas habilidades y cuando otras.
Un saludo.
Un paciente empoderado necesita de un médico empoderado, es decir, alguien que sea capaz de escuchar, de transmitir confianza, de resolver las dudas y de unir la parte puramente asistencial con la otra gran parte de la medicina, que es la relación entre el profesional y el paciente.
Gracias Iñaki!
Igual el momento para preguntar eso influye en las respuestas…
Si vamos a una sala de espera de quirófanos y preguntamos a las familias que están esperando a que acabe la operación de su familiar, quizás sus respuestas podrían ser diferentes…
Y depende mucho de la especialidad…médico familia vs neurocirujano, por ejemplo.
Incluso no es lo mismo pediatría que adultos…
Acabo,como siempre, refiriéndome a la diabetes: una patología en el que lo conductual prima sobre lo farmacológico…necesita de características muy parecidas a la escala que publica Ashish Ja
coincido contigo… Un neurocirujano debe saber de neurocirugía, pero también debemos exigirle un mínimo en sus relaciones humanas con pacientes y familiares. Pero si preguntas al paciente, seguramente exigirá un experto. O quizás nos sorprendemos
Estoy con los demás, depende… pero a diferencia de Dani no creo que dependa de la especialidad. Yo he sido familiar y, por desgracia, he tenido contacto con muchos cirujanos desde el otro lado y te aseguro que claro que quería que fueran buenos y tuvieran esos conocimientos técnicos necesarios… pero agradecía muchísimo que fueran " humanos", que se sentaran con nosotros a la hora de explicarnos cómo sería la intervención, que fueran conscientes de la angustia de quien espera que salgan a informar de cómo ha ido todo,… Y al final, lo que se más te marca es si te trataron bien.
Tere, en patologías crónicas llega un momento en que no hay nada que hablar sobre tratamientos médicos,no hay más opciones ("sigue con lo mismo") ni nuevos medicamentos ni modificaciones de dosis ni intervenciones…pero para el paciente,los problemas son los de la vida diaria: esclerosis múltiple y deambulación; EPOC y salir de casa; diabetes y vida sexual, alzheimer y recursos comunitarios para el cuidador principal…hay muchas situaciones así
Y en ese punto, el médico debería hacer un esfuerzo mayor en la parte social-educacional que en la parte clínica…mi experiencia es que en muchos casos no es así…la parte clínica, en patologías crónicas, sigue siendo dominante. Un sinsentido para mí.
Por eso creo que hay especialidades médicas donde "se usa" (o debería usar) más las cualidades interpersonales.
Estoy de acuerdo, al final todos somos personas, igual que cuando cambias de trabajo casi siempre te quedas con las relaciones personales de amistad que has tenido, en la relación con un médico te quedas por cómo te trató.
Es más, de primeras confío siempre, no por llevar menos tiempo, tener menos experiencia o haber publicado menos… será peor, ¿por qué? porque quien está en ese caso, salvo excepciones, lo normal es que lo estudie todo mucho antes de hacerlo, que pida consejo de quien tiene más experiencia y solicite su ayuda si lo considera necesario. No crees? Eso es ser un buen profesional.
Se supone que un médico con esas dosis de humanidad, cercania y confianza, conoce sus limitaciones y es capaz de avisar a un compañero para los aspectos más técnicos en los que se maneje peor. Ese será realmente un buen médico, el que es consciente de sus limitaciones y así se lo cuenta al paciente.
Sí, así debe ser un buen médico, consciente de sus limitaciones ya que todos somos humanos y hasta los "super neurocirujanos" pueden tener que pedir ayuda a otros compañeros… Otra cosa es que el orgullo se lo impida y prefieran asumir el riesgo… (pero el riesgo realmente es suyo? No… es del paciente y no deberían hacer eso pero cuando se ven varios escalones por encima de los demás eso ni se lo plantean " si yo no puedo seguro que el otro tampoco " ) En fin… prefiero al humano, cercano, humilde… mil veces.
El buen profesional no es sólo el que da el diagnóstico adecuado o el que practica una cirugía de manera perfecta, esas son competencias duras que se entienden están adquiridas en los períodos formativos de perorado y de la especialidad, sino aquel que es capaz de trabajar el equipo de salud en su entorno sacando el máximo provecho a los profesionales y técnicos que trabajan con él en pos de una atención humana al paciente. No sólo tiene implicancia la calidad técnica, sino el trabajo en equipo y la humanización de la salud.
Recordemos que una mirada Bio-Psico-Social permite además una apreciación del entorno del paciente y este como tal, requiere una intervención para su recuperación en todas las dimensiones.
La problemática surge como país …. Nos preocupamos que lso centros formadores y/o Universidades formen sólo del punto de vista técnico??? Creo que debemos incorporar el enfoque por competencias. Los Invito a ver rhsalud.blogspot.com una mirada crítica y con capacidad de propuesta para agorar este y otros temas en salud.
Buenos días
¿El paciente acepta que el médico diga "no lo sé"? Lo comentamos hace un tiempo en Twitter. No lo sé 😉
En línea con lo que dice Iñaki, no pienso que se pueda generalizar ni respecto a médicos ni a pacientes. El médico ideal tendría unas cualidades determinadas y en consonancia con lo que de él espera el paciente, que también puede variar enormemente según su circunstancia de salud concreta.
Tal vez habría unos niveles básicos de desempeño comunes, incluso exigibles y susceptibles de adquirirse en la etapa formativa, como dice el comentarista anterior. Y después, el mejor médico para cada cual es aquel en el que el paciente confía. La confianza en alguien abarca múltiples facetas: su competencia por supuesto, pero también tiene un gran componente subjetivo, emocional .
Blanca Usoz